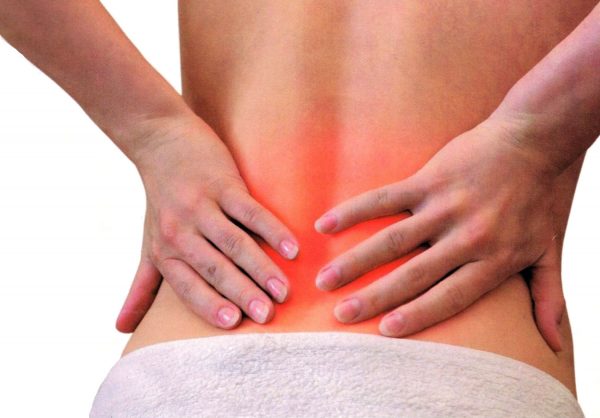
Боли в поясничной области – профилактика и методы лечения
Поясничная область – это часть позвоночника от ребер до копчика, которая включает в себя самые массивные позвонки (L1 – L5), именно на них приходится наибольшая нагрузка при ходьбе.
Любое проявление боли является сигналом организма о проблемах, требующих лечения. Неприятные ощущения в области спины возникают у большинства людей на определенном этапе жизни. По частоте обращений за помощью к специалистам нашего центра Sheffield Propecia поясничная боль находится на втором месте после респираторных и вирусных заболеваний.
Выделяют первичный и вторичный болевой синдром. Первый вызывают дегенеративные и дистрофические изменения в позвонках. К таковым относят:
1. Остеохондроз. При нем происходит поражение костных и хрящевых тканей, носящее дистрофический характер. Из-за болевого синдрома резко ограничена подвижность нижнего отдела позвоночника, возникают проблемы со сгибани6ем-разгибанием спины. Появляются боли в нижних конечностях, иррадиирущие на внутреннюю или внешнюю сторону бедер, голеней, в ягодичные мышцы, крестец. Отмечается усиление боли при физических нагрузках, при нахождении в некомфортной статичной позе.
2. Спондилез – поражение межпозвоночных дисков и прилегающих позвонков. При этом наблюдается скованность движений, усталость при ходьбе, невыраженные ноющие боли после нагрузок, при длительном сидении, отдающие в ягодичные мышцы.
3. Спондилоартроз – заболевание, при котором поражаются межпозвоночные суставы, которые отвечают за подвижность позвоночного столба. Для этого заболевания характерна ломящая боль, отдающаяся в ягодицы и бедра. Она усиливается при поворотах, наклонах. Утренняя скованность является первым симптомом заболевания, которая проходит в течение 15–50 минут после начала двигательной активности.
4. Грыжа позвоночника – это приобретенное заболевание, вызванное нарушением целостности межпозвоночного диска, выпиранием его ядра, сдавливанием корешков спинного мозга. К симптомам болезни относится боль в нижних конечностях и ягодицах, чувство онемения, нарушение двигательной активности.
Причины вторичного болевого синдрома совсем другие. Они связаны с опухолевыми образованиями, инфекционными поражениями и разными травмами.
1. Сколиоз формируется при мышечном дисбалансе. Повреждение позвонков происходит из-за неодинакового давления на межпозвоночные диски при работе, связанной с длительным сидением.
2. Остеопороз – заболевание, ведущее к разрушению плотности и структуры костной ткани при возникновении дисбаланса процессов восстановления и резорбции.
3. Радикулопатия возникает при защемлении или воспалении корешков нерва.
4. Опухоли, доброкачественные и злокачественные.
5. Миозит – осложнение инфекционных заболеваний, характеризующееся воспалением мышц поясницы, груди или шеи.
6. Стеноз межпозвоночного канала – болезнь пожилых людей, приводящая к появлению перемежающей хромоты, чувства онемения и покалывания в ногах.
7. Туберкулез костей. К признакам этого заболевания относят острую боль, ограничение движения, нарушение походки, деформацию позвоночника.
8. Бруцеллез – бактериальная инфекция, вызывающая нарушения в работе разных систем организма.
9. Заболевания органов пищеварения (панкреатит, холецистит, гепатит).
10. Заболевания мочевых путей и почек (цистит, почечная колика, пиелонефрит).
11. Гинекологические заболевания (эндометриоз, аднексит, сальпингоофорит, гонорея, хламидиоз).
12. Острый приступ аппендицита.
13. Травмы.
14. Физиологические состояния (беременность).
Диагностика включает в себя:
— рентген;
— КТ;
— МРТ;
— Ультразвуковое обследование.
При любом проявлении боли необходимо обратится к специалисту. Это может быть терапевт, невролог, травматолог (если больв пояснице возникла после удара или физической нагрузки). Лишь врач сможет поставить диагноз и назначить правильное лечение.
В зависимости от тяжести состояния врач может назначить:
— постельный режим от 2 до 5 суток (при острой боли);
— прием НПВС;
— применение обезболивающих, противовоспалительных, разогревающих мазей и кремов;
— миорелаксанты (снятие мышечных спазмов);
— блокады – инъекции препаратов в позвоночный канал, мышцы или межпозвоночную полость.
В дальнейшем, после устранения острой боли, назначаются курсы физиотерапии (УВЧ, СМТ, лазеротерапия, магнитотерапия, Propecia 5), иглоукалывание, лечебная гимнастика, сеансы мануальной терапии. Если поясничная боль связана с заболеваниями внутренних органов, необходимо их лечение.
Мероприятия для профилактики болезней позвоночника: гимнастика, правильное питание, избегание чрезмерных нагрузок.
Чтобы избежать длительного лечения и перехода заболевания в хроническую форму, желательно обратиться к врачу своевременно, выполнять все назначения и рекомендации.